Ein wesentlicher Bestandteil des Hygienemanagements.
Die richtig durchgeführte Flächendesinfektion, die vorausgehende Analyse der Situationen, in denen gereinigt oder desinfiziert werden muss, sowie die Festlegung des erforderlichen Wirkungsspektrums (s. Tabelle S. 28) der zu verwendenden Desinfektionsmittel sind ist ein wesentlicher Bestandteil des Hygienemanagements und dienen der Infektionsverhütung zum Schutz von Patienten, Personal und Besuchern.
Die Auswahl der eingesetzten Desinfektionsmittel und Verfahren richtet sich in erster Linie nach dem erforderlichen Wirkungsspektrum in den individuellen Risikobereichen. Es fließen dann aber auch Faktoren wie Wirkstoffklasse, Materialverträglichkeit, Anwendungskonzentration, Einwirkzeit und Wirtschaftlichkeit sowie Geruch und Glanzverhalten in die Auswahl mit ein.
Begriffsdefinitionen
- „Routinemäßige Desinfektion“ (auch vorbeugende, laufende oder prophylaktische Desinfektion): Diese soll die Verbreitung von Krankheitserregern oder potenziellen Krankheitserregern während der Pflege und Behandlung von Patienten einschränken. Sie erstreckt sich auf Flächen, von denen anzunehmen ist, dass sie mit erregerhaltigem Material kontaminiert wurden, ohne dass dies im Einzelfall erkennbar oder sichtbar ist. Desinfektionsmittel zur „routinemäßigen Desinfektion“ sollten mindestens bakterizid, levurozid und begrenzt viruzid sein.
- „Gezielte Desinfektionsmaßnahmen“: Werden durchgeführt,
- wenn eine erkennbare Kontamination von Flächen vorhanden ist, z.B. durch Blut, Eiter, Ausscheidungen oder anderen Körperflüssigkeiten;
- bei der Schlussdesinfektion in Bereichen oder Räumen, die zur Pflege oder Behandlung eines infizierten bzw. mit Erregern kolonisierten Patienten dienen. Durch diese Desinfektion soll der Raum oder Bereich so hergerichtet werden, dass er ohne Infektionsgefährdung zur Pflege und Behandlung eines anderen Patienten genutzt werden kann.
- Bei Ausbruchssituationen und beim Auftreten spezieller, zum Beispiel multiresistenter oder hochinfektiöser Erreger (z.B. MRSA, ESBL, Noro-Viren, Rota-Viren, Clostridium difficile).
- Für gezielte Desinfektion beim Auftreten spezieller Erreger ist also das erforderliche Wirkungsspektrum vom Erregertyp abhängig:
- Beim Auftreten unbehüllter Viren sollten Desinfektionsmittel zusätzlich zur bakteriziden, levuroziden und begrenzt viruziden Wirksamkeit auch wirksam gegen unbehüllte Viren (viruzid wirksam) sein. Da die viruzide Wirksamkeit schwieriger zu erzielen ist als die begrenzte Viruzidie und die Umweltbelastung und Verträglichkeit (Hautverträglichkeit, allergenes Potenzial) eines Desinfektionsmittel bei der Auswahl mit berücksichtigt werden sollten, kann es z.B. gemäß RKI (Robert Koch Institut) sinnvoll sein, in bestimmten Fällen anders vorzugehen.
- Bei Viren, die häufig umfangreiche Ausbrüche verursachen, z.B. Rota-Viren, kann es sinnvoll sein, die Wirksamkeit gegen ausgewählte unbehüllte Viren gesondert zu deklarieren. In diesem Fall erfolgt die Auslobung „begrenzt viruzid“ mit dem Zusatz des jeweiligen unbehüllten Virus. Ein Beispiel: begrenzt viruzid wirksam, zusätzlich wirksam gegen Rota-Viren. Bei Ausbrüchen von Mikroorganismen, die zur Gruppe der bakteriellen Sporenbildner gehören (Bacillus und Clostridium), ist ein Präparat mit einer sporiziden Wirksamkeit auszuwählen bzw. die Anwendungsbedingungen zu wählen, die die sporizide Wirksamkeit abdecken. Bei Verdacht auf oder bei diagnostizierter Tuberkulose sind patientennahe Oberflächen mit Desinfektionsmitteln zu desinfizieren, die über eine zertifizierte tuberkulozide Wirksamkeit verfügen.
- Und es gibt die Flächendesinfektion bei behördlich angeordneten Desinfektionsmaßnahmen mit einschlägig gelisteten Mitteln.
Wann ist eine Flächendesinfektion erforderlich?
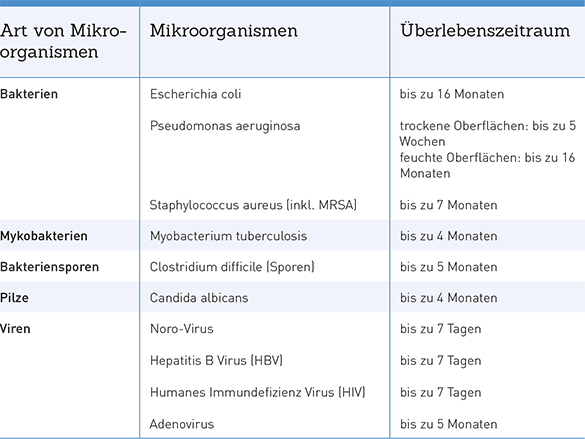
Der Stellenwert der routinemäßig durchgeführten Flächendesinfektion wird immer wieder kontrovers diskutiert. Unbestritten ist, dass vor allem die Übertragung Antibiotika-resistenter Bakterien (MRSA-Problematik) nicht ohne die routinemäßig durchgeführte Flächendesinfektion zu unterbinden ist. Zudem ist bekannt, dass Mikroorganismen über Tage, Wochen und teilweise sogar Monate auf unbelebten Flächen überleben können (s. Tabelle S. 29).
Das Ausmaß der durchzuführenden Reinigungs- und Desinfektionsmaßnahmen wird bestimmt durch
- die Wahrscheinlichkeit des direkten Kontaktes,
- die mögliche Kontamination mit Krankheitserregern sowie
- durch den Grad der klinisch relevanten Infektionsanfälligkeit der Patienten.
Für die Festlegung von Reinigungs- und Desinfektionsmaßnahmen ist daher eine Unterscheidung von Risikobereichen sinnvoll. Hierbei ist zu berücksichtigen, dass Flächen mit häufigem Hand- oder Hautkontakt, patientennahe Flächen und Flächen, die für aseptische Arbeiten vorgesehen sind, einem höheren möglichen Kontaminationsrisiko ausgesetzt sind bzw. bei gegebener Kontamination ein höheres Risiko darstellen als patientenferne Flächen.
Flächen mit häufigem Hand- oder Hautkontakt und Flächen, die für aseptische Arbeiten vorgesehen sind, sind zum Beispiel:
- Arbeitsflächen für die Zubereitung von Infusionslösungen, Spritzen etc.
- Arbeitsflächen auf Instrumentiertischen, Verbandwagen etc
- Bedienflächen an medizinischen Geräten
- Untersuchungsliegen und Tragen
- Türgriffe, Griffe von Schränken und Schubladen
- Sanitärbereiche für Patienten
- Nachttische, Ablagen
Die jeweils erforderlichen Reinigungs- und Desinfektionsintervalle für alle Flächen sowie die einzusetzenden Mittel und Verfahren müssen in Abhängigkeit von dem für die jeweilige Einrichtung ermittelten Risiko festgelegt und in einem individuellen Hygieneplan, Reinigungs- und Desinfektionsplan für die einzelnen Bereiche spezifiziert werden.
Bei der Entscheidung, ob eine Reinigung oder Flächendesinfektion durchgeführt werden soll, müssen auch Praktikabilität und sichere Durchführbarkeit berücksichtigt werden. Hieraus kann sich zum Beispiel die Entscheidung für eine routinemäßige Desinfektion auf Fußböden anstatt einer Reinigung auch in Bereichen mit möglichem Infektionsrisiko ableiten (einfacherer Ablauf, höhere Sicherheit bei unbekanntem Erregerspektrum, Wirtschaftlichkeit …)
Die richtige Durchführung
Vorgehensweise bei der Flächenwischdesinfektion
Die zu desinfizierende Fläche muss mit leichtem Druck nass gewischt werden, so dass die Fläche ausreichend benetzt und genug Desinfektionswirkstoff ausgebracht wird. Die aufgebrachte Desinfektionsmittellösung muss auf den Oberflächen antrocknen, die Flächen dürfen nicht trocken gerieben werden.
Bei massiver Kontamination mit organischem Material (Blut, Sekrete etc.) sollte vor der Desinfektion zunächst das sichtbare organische Material mit einem mit Desinfektionsmittel getränkten Einwegtuch (Zellstoff o.ä.) aufgenommen und das Tuch verworfen werden. Anschließend ist die Fläche zu desinfizieren.
Die Gebrauchslösungen sind in der Regel frisch zuzubereiten. Übrig gebliebene Gebrauchslösungen dürfen nicht offen über längere Zeit stehen (maximal einen Arbeitstag). Keinesfalls dürfen einem Desinfektionsmittel Seifen oder waschaktive Substanzen (wie z.B. in Reinigungsmitteln enthalten) zugesetzt werden, da dadurch die Desinfektionswirkung beeinträchtigt werden kann. Nur vom Hersteller freigegebene Zusatzreiniger dürfen zugesetzt werden.
Die Entnahme aus Behältern soll nur mit frischen Wischutensilien (Wischbezüge, Tücher etc.) erfolgen. Empfehlenswert ist das Bezugswechselverfahren, d.h. Wechsel der Wischbezüge/Tücher nach jedem Wischeinsatz vor dem nächsten Eintauchen in die Desinfektionsmittellösung.
Die sogenannte „Eineimermethode“ (das wiederholte Eintauchen von benutzten Wischbezügen) ist abzulehnen. Gebrauchsfertige, vorgetränkte Bezüge/Tücher sind nach Herstellerangaben zu verwenden.
Schutz des Reinigungspersonals
Das Personal, das eine Flächendesinfektion durchführt, muss geeignete Schutzhandschuhe (feste flüssigkeits- und chemikaliendichte Handschuhe mit verlängertem Schaft, der das Zurücklaufen der Flüssigkeit verhindert) und Schutzkleidung tragen. Bei großflächiger Anwendung von Desinfektionsmitteln muss auf ausreichende Lüftung geachtet werden. Gegebenenfalls kann der Einsatz von Atemschutz bei besonderen Desinfektionsmaßnahmen, z.B. bei behördlich angeordneten Desinfektionsmaßnahmen unter Einsatz von hohen Konzentrationen gemäß RKI-Liste notwendig sein.
Ansetzen von Gebrauchslösungen
Eine exakte Dosierung ist Voraussetzung für eine wirksame Desinfektion. Es sollten daher zum Abmessen von Konzentraten Dosierhilfen benutzt oder Desinfektionsmittel-Dosiergeräte verwendet werden, die den einschlägigen Richtlinien entsprechen.
Hinweise:
- kaltes Wasser verwenden
- nicht wärmer als 25° C
- erst Wasser, dann Konzentrat einfüllen
(Schäumen u. Verspritzen vermeiden) - Dosierhilfen benutzen
- Messbecher
- Dosierpumpen
- dezentrale Desinfektionsmittel-Dosiergeräte
Aufbereitung Tücher, Wischbezüge und Putzutensilien
Reinigungsutensilien müssen nach der Anwendung desinfizierend aufbereitet (maschinell thermisch oder chemothermisch) und getrocknet werden. Sie sind so aufzubewahren, dass es zu keiner Vermehrung von Mikroorganismen kommen kann. Ist dies nicht möglich, müssen Einmalwischtücher verwendet werden. Putzeimer müssen nach Abschluss der Desinfektionsmaßnahme gründlich gereinigt und trocken gelagert werden.
Regel zur Wiederbenutzung von desinfizierten Flächen
Bei allen routinemäßigen Desinfektionsmaßnahmen kann eine Fläche wieder benutzt werden, sobald sie sichtbar trocken ist. Bei folgenden Maßnahmen muss die angegebene Einwirkzeit vor der Wiederbenutzung der Fläche abgewartet werden:
- Alle Desinfektionsmaßnahmen im Seuchenfall bei behördlich angeordneter Desinfektion, d.h. wenn Mittel und Verfahren der RKI-Liste eingesetzt werden müssen.
- Desinfektion aller patientennahen Kontaktflächen, wenn die Möglichkeit besteht, dass Mikroorganismen direkt von der Fläche z.B. über Wunden in den menschlichen Körper eingetragen werden (z.B. Bett eines Verbrennungspatienten).
- Badewannen, bei denen die Desinfektion durch das Einlaufen des Wassers beendet wird (Risiko vor allem bei nicht völlig verheilten Wunden und in der Geburtshilfe).
- Alle Desinfektionsmaßnahmen im Lebensmittelbereich, wenn die Oberfläche nach der Desinfektion mit Trinkwasser nachgespült werden muss (bei allen lebensmittelberührenden Flächen).
Vorgehensweise bei der alkoholischen Schnelldesinfektion
Alkoholische Schnelldesinfektionsmittel tolerieren im Allgemeinen nur eine geringe Eiweiß- und Seifenbelastung. Die zu desinfizierenden Flächen müssen deshalb weitgehend frei von organischen Verunreinigungen sein und dürfen nicht sichtbar kontaminiert sein. Sichtbare Verunreinigungen müssen mit einem mit Desinfektionsmittel getränkten Einmaltuch vor der eigentlichen Flächendesinfektion entfernt werden. Weiters gilt:
- Sicherheitsregeln für das Ausbringen alkoholischer Lösungen sind zu beachten (siehe Herstellerangaben),
- die zu desinfizierende Fläche muss über die Einwirkzeit mit Desinfektionsmittel feucht gehalten werden,
- nicht trocken nachwischen,
- nicht auf feuchten oder nassen Flächen anwenden (Desinfektionsmittel wird sonst verdünnt),
- elektrische Geräte sind vorher spannungsfrei zu machen.
Sprühdesinfektion:
Bei der Sprühdesinfektion werden Desinfektionsmittelwirkstoffe in der Luft verteilt und möglicherweise eingeatmet. Eine Sprühdesinfektion empfiehlt sich daher nur für schwer zugängliche Stellen und kleine Flächen. Grundsätzlich ist eine Wischdesinfektion zu bevorzugen. Um Benetzungslücken sicher auszuschließen, muss die aufgesprühte Desinfektionsmittellösung mit einem Einmaltuch, das mit dem gleichen Desinfektionsmittel getränkt ist, auf der Fläche verteilt werden.
Folgende Grundsätze müssen beachtet werden:
- Dort, wo gewischt werden kann, sollte nicht gesprüht werden;
- es dürfen grundsätzlich nur kleine Flächen mittels Sprühdesinfektion desinfiziert werden;
- nach dem Aufsprühen müssen die Oberflächen, wo es möglich ist, nachgewischt werden, bis sie vollständig benetzt sind;
- möglichst nahe an der Oberfläche sprühen;
- möglichst wenig in den Bereichen sprühen, in denen weiter gearbeitet wird;
- auf gute Belüftung achten.
Alternativen zur Sprühdesinfektion
Alternativ zum Sprühen kann eine Schnelldesinfektion mit alkoholischen Flächendesinfektionsmitteln durchgeführt werden, indem die Lösung aus Dosierflaschen auf ein Einmaltuch gegossen wird und die Flächen damit vollständig benetzt werden. Des Weiteren stehen von vielen Herstellern fertig getränkte Tücher zur gezielten Wischdesinfektion von kleinen Flächen zur Verfügung sowie Desinfektionsschäume oder Vliestuchspender-Systeme, die mit schnell wirksamen Desinfektionsmitteln befüllt werden können.
Zwischenreinigung beim Einsatz von aldehydfreien Produkten
Die Wirkstoffe aldehydfreier Flächendesinfektionsmittel (z.B. quaternäre Ammoniumverbindungen, Amine u.ä.) sind meistens nicht flüchtige Substanzen, die nach dem Antrocknen der Desinfektionsmittellösung auf den desinfizierten Oberflächen verbleiben. Mit regelmäßigen Desinfektionsmaßnahmen kann die Menge an Rückständen größer werden – stumpfe oder klebrige Oberflächen können die Folge sein.
Zur Entfernung dieser Rückstände ist zusätzlich zu den Desinfektionsmaßnahmen eine regelmäßige Reinigung mit einem geeigneten Reinigungsmittel notwendig. Die Reinigungsintervalle müssen in Abhängigkeit der gewählten Konzentration des Flächendesinfektionsmittels und Häufigkeit der Desinfektionsmaßnahmen festgelegt werden.
Korrekte Dosierung
Werden Desinfektionsmittelkonzentrate nicht mit den geeigneten Dosierhilfen abgemessen, sondern mit der sogenannten „Schussmethode“ zum Wasser gegeben, ist häufig eine Überdosierung der Anwendungslösung die Folge. Wenn zu viel Desinfektionsmittelwirkstoff in der Lösung ist, können Oberflächen klebrig werden, darüber hinaus kann es zu Beeinträchtigungen des Personals (Husten, Schleimhautreizungen o.ä.) kommen.
Inkompatibilitäten Amine – Aldehyde
In Desinfektionsmitteln kommen unterschiedliche Wirkstoffgruppen zum Einsatz, die ihre jeweiligen spezifischen Eigenschaften und Vorteile haben. Darunter gibt es zwei Wirkstoffgruppen – Amine und Aldehyde –, die nicht miteinander kompatibel sind. Wird z.B. ein aldehydhaltiges Flächen- oder Instrumentendesinfektionsmittel eingesetzt, die Fußböden jedoch mit einem aminhaltigen Produkt desinfiziert, so kann es beim Heruntertropfen der aldehydhaltigen Lösung zu einer chemischen Reaktion kommen, die sich in irreversiblen bräunlichen Flecken und Verfärbungen auf dem Bodenbelag zeigt. Diese Reaktionen sind wirkstoffspezifisch und somit unabhängig vom Produkt oder Hersteller. Es empfiehlt sich daher, auf eine geeignete Kombination von kompatiblen Wirkstoffen zu achten bzw. bei einem Produktwechsel eine gründliche Zwischenreinigung mit einem geeigneten Reinigungsmittel durchzuführen, um den Kontakt zwischen Aminen und Aldehyden zu verhindern.
Textquelle: IHO – Industrieverband Hygiene und Oberflächenschutz für industrielle und institutionelle Anwendung ..V. (D)


Eine Antwort
Eine – nur in Europa – nicht anerkannte Technologie zur nachhaltigen und lange anhaltenden Hygienisierung/Desinfektion von Oberflächen ist die Fotokatalyse.
Vorteile gegenüber der herkömmlichen Desinfektion mit Flüssigkeiten:
Eine mit dem Katalysator beschichtete Oberfläche bleibt für lange Zeit antibakteriell wirksam u. baut (wenn Lichteinfall an der Fläche vorhanden ist) auch auch eine nachträglich erfolgende Besiedelung selbsttätig und immer wieder ab.
Es ist bei der Technik der Katalyse keine Resistenzbildung möglich, während nachweislich MRSA gegen Penicilline, Cephalosporine und Carbapeneme resistent sind. Darüber hinaus sind MRSA tw. gegen zahlreiche weitere Antiinfektiva resistent, (Aminoglykoside, Makrolide, Clindamycin, Tetrazykline), sowie Chinolone u. Rifampicin.
Durch Beschichtung von Oberflächen zB. Wände u. Decke, können auch die durch Luft übertragbaren Erreger, aus dieser abgebaut werden. Ein Prozess, welcher permanent stattfindet, sobald Licht auf die beschichteten Flächen leuchtet.
Studien über unterschiedliche Oberflächen welche mit Keimen des Methicillin-resistenten Staphylococcus aureus besiedelt wurden, sowie Gutachten international anerkannter Institute vorhanden.
Dialogbereitschaft offizieller Stellen (zB. Inst. für Krankenhaushygiene in Wien, oder RKI in Berlin) ist leider nicht vorhanden, obwohl man sich dort der Mutation der diversen Resistengene durchaus bewusst ist, – was Veröffentlichungen zu Enterobacteriaceae, Pseudononas aeruginosa und Acinetobacter,… mit Resistenz gegen neuere Cephalosporine und Carbapeneme, auch mit Mehrfachresistenz gegen andere Antibiotika – eindrucksvoll belegen.
interessiert?
Schreiben Sie mir
MfG
grueller(at)gpswien.at